Самой распространенной формой пневмонии ныне является очаговая пневмония. Это такое воспаление легких, которое затрагивает лишь небольшой участок легочной ткани, но не поражает целой доли.
Особенности возникновения и развития болезни
Обычно воспаление при очаговой пневмонии затрагивает дольку или сегмент ткани легкого, но иногда очаги могут сливаться. Это уже называется очагово-сливная пневмония (более правильно говорить «сливная очаговая пневмония»). При этом оболочка легких, плевра, будет включена в процесс воспаления только в том случае, когда воспаление находится близко к поверхности органа или очаговая пневмония стала сливной. Сливная очаговая пневмония может иногда захватывать целую долю легкого, что также приведет к воспалению плевры – плевриту.
Воспаление легких при очаговой форме пневмонии развивается достаточно медленно, постепенно. Поэтому пациент обычно не может четко определить день и час, когда заболел.
Очаговая форма пневмонии характеризуется не слишком сильными нарушениями проницаемости микрососудов легких. По этой причине клетки крови практически не выходят из сосудов в зону воспаления. Воспалительный экссудат: те элементы, которые выходят из сосудов в зону воспаления, обыкновенно слизисто-гнойный.
Важно заметить, что очаговая пневмония практически всегда имеет непосредственную связь с бронхом: очаг воспаления легких анатомически связан с бронхом, через который к нему обычно поступает воздух при дыхании. Даже начало болезни нередко являет собой именно воспаление слизистой оболочки бронхов, которое позже переходит на ткань легкого и возникает бронхопневмония (очаговая форма пневмонии, синоним). По этим причинам воспалительный экссудат заполняет бронхи, с которыми имеют связь очаги воспаления.
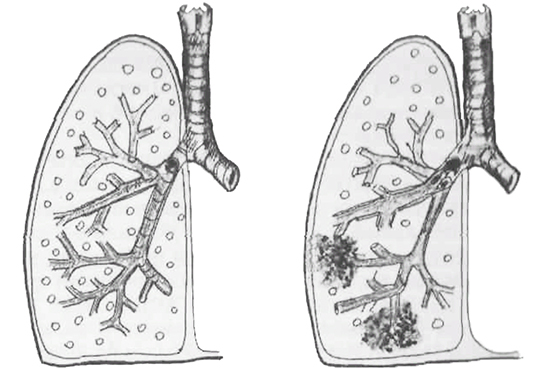
Медленное развитие и распространение воспаления в очаге пневмонии ведет к тому, что разные его микроучастки находятся одномоментно в разных фазах воспаления. Эта неравномерность воспалительного процесса не позволяет специалистам выделить четкой стадийности в течении заболевания.
Особенности клинической картины болезни
Клиническая картина очаговой пневмонии, которая состоит из основных симптомов заболевания, имеет свои, характерные, черты.
Нередко бронхопневмония может возникнуть в качестве осложнения после острой респираторной вирусной инфекции или острого бронхита. Пациент замечает, что его температура тела повышается в течение нескольких дней до 38. Кроме того, у него появляются следующие симптомы:
- Слезотечение с небольшой резью в глазах
- Насморк из-за воспаления в слизистой оболочке носа
- Кашель. Мокрота при этом выделяется слизистая: она прозрачная; либо слизисто-гнойная: она жёлто-прозрачная.
- Общую слабость, тяжесть и недомогание

Все вышеперечисленные симптомы едва ли сразу укажут врачу на верный диагноз бронхопневмонии. Обычно мысль о бронхопневмонии возникает у специалиста лишь пару дней спустя, при усугублении симптомов, повышении температуры до 39 градусов, появлении головной боли и резком ослаблении аппетита у пациента.
У некоторых больных могут возникнуть боли в груди. Они обусловлены вовлечением плевры в воспалительный процесс, если очаг пневмонии находится у поверхности легкого или пневмония очаговая сливная, и затронута целая доля, включая ее поверхностные слои ткани легких.

Именно в плевре находится большое количество болевых рецепторов, которые реагируют на ее раздражение при вовлечении в воспалительный процесс. Появление или усиление плевральной боли случается обычно у больного во время глубокого дыхания. Место ее возникновения соответствует проекциям пораженных участков легких. Иногда, если воспаляется плевра на нижней поверхности легких, со стороны диафрагмы, пациент может жаловаться на боли в животе.
Что дает осмотр
При осмотре пациента также могут быть выявлены важные симптомы очаговой пневмонии.
У больного может быть стойкое покраснение щек, синюшность губ, бледность кожи на остальной поверхности тела. У больных сливной очаговой пневмонией половина груди, со стороны воспаления легких, может отставать в движениях при дыхании.
Выслушивание легких даст ослабление дыхания в проекции поражения легких.
Может быть жесткое дыхание. Кроме того, важные симптомы бронхопневмонии – это хрипы, которые похожи на лопание мелких пузырьков: они называются влажными мелкопузырчатыми хрипами, и шум трения плевры при вовлечении плевры в воспаление. Он похож на скрип снега под ногами в морозную погоду.
Что дают лабораторные и инструментальные методы диагностики бронхопневмонии
Пневмококк
Чтобы убедиться в верности поставленного диагноза очаговой пневмонии, нужно провести ряд дополнительных лабораторных и инструментальных исследований.
Исследование мокроты пациента, а именно посев на питательную среду, чтобы получить колонии возбудителей, даст возможность выявить возбудителя заболевания и его чувствительность к конкретным антибактериальным препаратам. Это позволит избрать верное лечение. Наиболее частым возбудителем воспаления легких является бактерия пневмококк.
Рентгенографическое исследование выявляет затемнение в области очага пневмонии. Кроме того, при очаговой пневмонии на рентгенограмме обычно можно увидеть такие симптомы пневмонии, как расширение корня легкого: места, где соединяются легкое и сосуды, нервы и бронх. Также характерно усиление легочного рисунка: расширение сосудов легкого, заметное на рентгенограмме.
Иногда для диагностики применяется компьютерная томография. В сущности, чаще в применении этого метода все же нет необходимости. Скорее всего, следует его применять только в том случае, если более простые методики исследования больного не дают достоверных результатов.
Общий анализ крови покажет лейкоцитоз: увеличение количества белых кровяных клеток, которые отвечают за борьбу с бактериальным агентом. Также повысится скорость оседания эритроцитов. Норма лейкоцитов составляет от 4,5 до 9,0 тысяч клеток на 1 мкл. Дело в том, что в норме красные клетки крови под действием силы тяжести имеют обыкновение оседать на дне пробирки с определенной скоростью.

В случае воспалительного процесса скорость их оседания увеличивается. Нормальная скорость оседания эритроцитов составляет 2-10 мм в час у мужчин и 4-15 мм в час у женщин.
Биохимический анализ крови имеет колоссальный смысл при динамическом наблюдении больного очаговой пневмонией. Он позволяет оценить результаты лечения. Например, любое повреждение тканей, в том числе при воспалении легких, приводит к выделению в кровь С-реактивного белка. Также в крови будет возрастать количество так называемых белков острой фазы воспаления: таких, как фибриноген, гаптоглобулин, церулоплазмин.
Чем может осложниться течение очаговой пневмонии
Все осложнения очаговой пневмонии можно разделить на легочные и внелегочные осложнения. К каждой из групп будут относиться следующие осложнения:
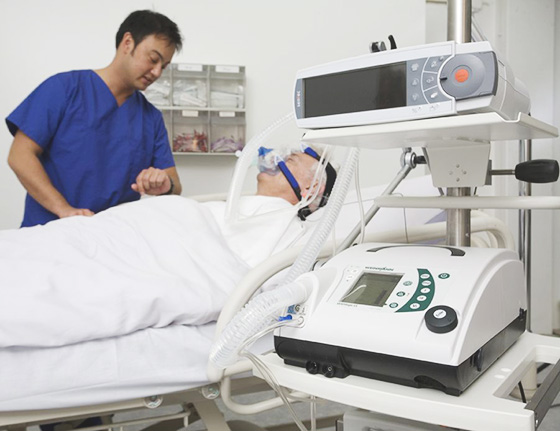
Из легочных осложнений чаще всего может возникнуть острая дыхательная недостаточность. Особенно увеличивает ее опасность очаговая пневмония у детей, так как в детских легких каждый, даже самый незначительный, участок ткани легких имеет значение для обеспечения организма кислородом. Острая дыхательная недостаточность характеризуется сильнейшим нарушением газообмена в организме больного и нередко требует перевода пациента на искусственную вентиляцию легких. Так называется подача кислорода искусственно, через специальную трубку, которую ставят больному в трахею.
Из внелегочных осложнений наиболее грозными являются инфекционно-токсический шок и сепсис.
Инфекционно-токсическим шоком принято называть такое состояние больного, когда его сосудистая система дает сбой из-за токсинов микроорганизма-возбудителя, которые пагубно действуют на сосуды. Происходит расширение всех сосудов, кровь начинает скапливаться в них, к сердцу поступает мало крови, в связи с чем снижается выброс крови сердцем и снабжение всех тканей кислородом соответственно.
В тяжелых случаях инфекционно-токсического шока больной может даже впасть в кому или погибнуть.
Сепсис может возникать при большой отсрочке или не эффективности лечения очаговой пневмонии. Это состояние характеризуется распространением по всему организму через кровь инфекции.
Развивается недостаточность всех органов, вплоть до септического шока, острой недостаточности кровообращения и смерти пациента.
Как лечить бронхопневмонию
Лечение пневмонии, несмотря на кажущуюся его простоту, разнообразно. Первым делом нужно принять решение, где лечить болезнь, то есть определить, нуждается ли пациент в пребывании в больнице, пока происходит лечение. Если бронхопневмония не имеет осложнений, обычно допустимо домашнее пребывание и лечение больного.
Лечение очаговой формы пневмонии базируется на антибактериальных препаратах. В процессе исследования мокроты на предмет возбудителя болезни обычно определяется, какое антибактериальное лечение будет наиболее эффективно в отношении конкретного возбудителя у данного больного. Это устанавливается путем практического определения чувствительности возбудителя к антибиотикам. Препаратами выбора при лечении очаговой пневмонии легкой или средней степени тяжести обычно становятся антибактериальные препараты широкого спектра действия аминопенициллины. К последним относятся амоксициллин, амоксиклав: амоксициллин + клавулановая кислота. Также эффективными могут оказаться макролиды. Наиболее часто применяемыми из этой группы препаратами следует признать кларитромицин и азитромицин.

Если же течение заболевания тяжелое или есть какие-то дополнительные факторы риска, то целесообразно иное лечение. Можно назначить антибактериальные препараты цефалоспорины II или III поколения: цефуроксим, например, а также респираторные фторхинолоны III-IV поколений. Это сильнейшие препараты: не стоит ими сразу увлекаться. К последним относятся левофлоксацин, моксифлоксацин. Стоит применить их, если другое лечение неэффективно.
Кроме антибактериальных препаратов можно назначить пациенту лекарства, которые несколько уменьшат симптомы болезни. Например, жаропонижающие средства при температуре, противовоспалительные негормональные препараты чтобы снять головную боль.
Также следует применить немедикаментозные способы облегчения течения болезни. Больному нужно обеспечить обильное питье теплых жидкостей: молока, воды или щелочных минеральных вод.
Кроме того, восстановлению функции легких будут способствовать дыхательная гимнастика, вибрационный массаж грудной клетки, который производится с помощью специальных массажёров, или ее вакуумный баночный массаж.
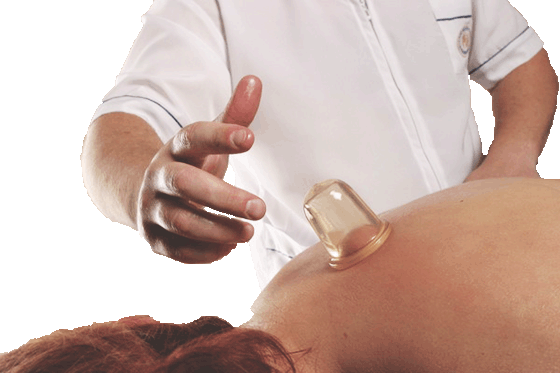
Также может подойти перкуссионный вид массажа: самый легкий для исполнения, представляющий собой обыкновенное постукивание ребром ладони по грудной клетке пациента.