Пневмония – это достаточно опасное в прогностическом плане заболевание дыхательной системы, которое проявляется воспалением нижних отделов респираторного тракта и паренхимы легких. Его диагностика базируется на оценке жалоб и объективного статуса больного, физикальных данных. Из дополнительных (инструментальных и лабораторных) методов обследования золотым стандартом диагностики является проведения обзорной рентгенограммы, которая в большинстве случаев подтверждает либо же опровергает предварительный диагноз, а помимо этого, показывает локализацию воспалительного процесса. Все остальные анализы (общий анализ крови, мочи, посев мокроты), по своей сути, имеют ретроспективное значение, хотя некоторые необходимы для проведения дифференциальной диагностики, а также исключения фоновых (сопутствующих) заболеваний. Теперь касательно анализа мокроты. Мокрота – это патологический секрет, который выделяется (отходит) в результате воспалительного процесса в респираторном тракте, который затрагивает слизистую оболочку дыхательных путей. Кроме того, нарушается функционирование клеток реснитчатого эпителия, которые ответственны за выведение этого секрета, что, в свою очередь, вызывает кашлевой рефлекс, сопровождающийся выделением мокроты. При пневмонии исследование мокроты надо проводить обязательно, несмотря на то, что это исследование не является золотым стандартом диагностики. Мокроты отходит меньше, чем при бронхоэктатической болезни, но собрать ее не проблема.
В результате микроскопического исследования определяется (в самую первую очередь) характер окраски (цвет) клеточной стенки микроорганизмов по Грамму – уточняется их принадлежность к грамположительным или же к грамотрицательным микроорганизмам.
Это обследование занимает не более нескольких часов и помогает в значительной степени определиться с эмпирической антибиотикотерапией (то есть, лечением антибиотиками широкого спектра действия). Следует учесть, что даже среди антибактериальных препаратов есть те, которые рекомендованы в большей мере против грамположительных микроорганизмов (бета-лактамы – защищенные пенициллины, такие как амоксициллин, а также цефалоспорины первых двух поколений – цефазолин и зинацеф), а есть такие, которые будут в большей степени эффективны при патологии, вызванной грамотрицательной флорой – (цефтриаксон, цефоперазон, цефепим). Точное определение вида возбудителя и его чувствительности к определенным антибиотикам – занятие достаточно продолжительное, а потому его результаты будут актуальны только лишь в том случае, если назначенная в первый день заболевания антибактериальная терапия окажется неэффективной. Эта методика реализуется в крупных стационарах, где есть круглосуточная лаборатория.
Важным моментом в исследовании мокроты при пневмонии является, в большей мере, определение сопутствующих заболеваний. Главным образом – это присутствие микобактерии туберкулеза (палочки Коха) или же бронхиальной астмы (при этом заболевании также есть патогномоничные признаки в анализе мокроты). Обязательно оценивается цвет мокроты.
Проведение подготовки больного к сдаче мокроты
- Забор мокроты в обязательном порядке должен проводиться еще до начала антибактериальной терапии, так как, в противном случае, велика вероятность ложноотрицательного результата.
- Сдавать мокроту надо только утром, до приема пищи. Обязательно надо почистить зубы, для того, чтобы бактерии, входящие в состав зубного налета не попали в анализ.
- На ночь больному принять муколитик (одну таблетку амброксола или лазолвана) и большое количество жидкости, для того, чтобы облегчить отхождение патологического секрета. Отходит мокрота лучше после приема щелочной минеральной воды.
- Непосредственно сбор мокроты должен проводиться только после откашливания, следующего сразу же за максимально глубоким вдохом – только таким образом можно будет получить патологический секрет из максимально удаленных отделов респираторного тракта. Собирать мокроту необходимо только лишь в специальные пластиковые стерильные контейнеры (они продаются в аптеке, их цвет – белый или прозрачный). Собирать анализ от каждого больного необходимо в две емкости.
- В максимально короткие сроки доставить материал в лабораторию. Если за время транспортировки изменился цвет мокроты – собранный материал подлежит утилизации
Плюсы и минусы метода
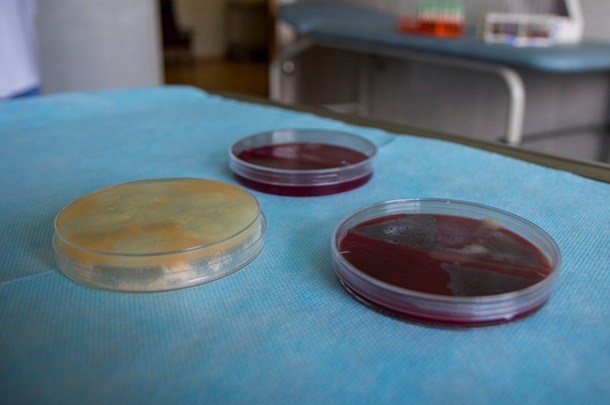
Чаша Петри для исследования биоматериала.
Следует отметить, что даже при том условии, что мокрота будет собрана идеально правильно, велика вероятность ложноположительных или же ложноотрицательных результатов. Для повышения достоверности этого метода диагностики анализ берется в две емкости, однако, и это далеко не всегда гарантирует успех. Большое значение в проведении этого анализа имеет человеческий фактор. Кроме того, если материал в самые короткие сроки не был доставлен в лабораторию, вероятность получения достоверных результатов близка к нулю. Атипичные возбудители вообще невозможно высеять на питательную среду. Однако, вместе с тем, этот метод диагностики в разы дешевле, чем проведение полимеразной цепной реакции, так что не теряет своей актуальности и по сегодняшний день, несмотря на интенсивное развитие передовых технологий в лабораторной диагностике.
Этапы проведения
На данный момент общепринятым стандартом является исследование мокроты, предполагающее четыре этапа:
- Визуальная оценка образца. Определяется цвет мокроты, мутность, консистенция, запах.
- После этого проводится микроскопический анализ. На этом этапе определяется наличие микроорганизмов в анализе как таковых, кроме того – поддается ли их клеточная стенка окраске по Грамму (необходимо оценить цвет клеточной стенки высеянных бактерий).
- После этого проводится микробиологический анализ – непосредственно высев патогенного микроорганизма на питательные среды с определением в дальнейшем чувствительности к антибиотикам.
- И только после этих всех этапов, разрешается биохимический анализ. Проводится с целью определения наличия крови (сгустков, которые невозможно визуализировать), выявления уровня определенных биологически активных веществ, ферментов, белков и так далее.
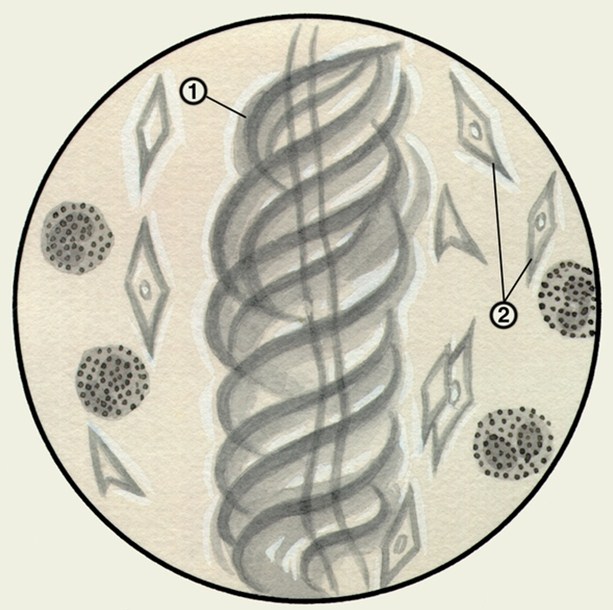
На рисунке: цифрой 1 и 2 обозначаются элементы, характерные для эозинофильных изменений в анализе мокроты. Пневмонию не исключает, но больше характерно для бронхиальной астмы.
Какие результаты анализа говорят о развитии воспаления легких?
Если у человека имеет место воспаление легких, то в анализе мокроты, скорее всего, будут отмечаться следующие изменения:
- Количество отделяемой мокроты не превышает сто мл за день; в том же случае, если наблюдается увеличение количества отделяемого секрета, это будет свидетельствовать о наличии отрицательной динамики течения воспалительного процесса.
- Возможно будет изменение цвета мокроты – желтый цвет укажет на эозинофильный характер воспалительного процесса, бурый цвет – на то, что имеет место крупозная пневмония или же на то, что воспаление легких вызвано вирусом гриппа. Изменение цвета – неблагоприятный прогностический признак.
- Значение рН выше или же равняется семи (то есть щелочная или нейтральная реакция).
- При микроскопическом исследовании, как правило, будут обнаружены наиболее распространенные возбудители воспаления легких – стафилококки, стрептококки, пневмококки, намного реже – гемофильная палочка и прочие микроорганизмы. Атипичную флору (хламидии, микоплазмы, легионеллы) высеять невозможно по определению, так как эти микроорганизмы проявляют себя исключительно в клетках организма-хозяина (то есть, они являются облигатными внутриклеточными паразитами). В том случае, если пневмония вызвана вирусами, установить это при посеве мокроты также не получится. Посев на определение вирусов – это очень сложный и дорогостоящий анализ, требующий использования оборудования и реактивов лаборантом только с очень высокой квалификацией, прошедшего курс специальной подготовки.
- Очень важно определить в мокроте наличие или же отсутствие микобактерии туберкулеза и гемосидерина (продукта распада гемоглобина). Эти показатели в значительной мере изменят тактику ведения пациента. Обнаружение палочки Коха укажет на открытую форму туберкулеза у больного и укажет на необходимость его госпитализации в противотуберкулезный диспансер, наличие гемосидерина будет свидетельствовать о наличии крови в мокроте, что также является крайне неблагоприятным в прогностическом плане признаком. После определения любого из этих показателей тактика ведения больного должна быть пересмотрена в обязательном порядке.
Выводы
 Анализ мокроты при пневмонии не может на сто процентов подтвердить диагноз или опровергнуть его, однако, благодаря этому исследованию можно провести дифференциальную диагностику или же внести корректировки в схемы лечения, тактику ведения больного. После получения его результатов в большинстве случаев никаких корректив в лист назначения не вносится, однако все-таки перестраховаться надо обязательно. Лучше убедиться в отсутствии сопутствующих заболеваний, чем после совершенной ошибки в диагностическом алгоритме лечить осложнения болезни.
Анализ мокроты при пневмонии не может на сто процентов подтвердить диагноз или опровергнуть его, однако, благодаря этому исследованию можно провести дифференциальную диагностику или же внести корректировки в схемы лечения, тактику ведения больного. После получения его результатов в большинстве случаев никаких корректив в лист назначения не вносится, однако все-таки перестраховаться надо обязательно. Лучше убедиться в отсутствии сопутствующих заболеваний, чем после совершенной ошибки в диагностическом алгоритме лечить осложнения болезни.