Пневмония – это опасное инфекционное заболевание, связанное с поражением нижних респираторных отделов и паренхимы легкого. Выставляется оно на основании физикальных данных, оценки объективного статуса больного и специфичных для этого заболевания жалобах. Сразу же необходимо начинать эмпирическую антибактериальную терапию (то есть с помощью антибактериальных препаратов широкого спектра действия). Она может быть назначена без проведения дополнительных методов исследования. Безусловно, проведение анализов при пневмонии необходимо, однако оно в большинстве случаев носит ретроспективное значение. То есть, лишь подтверждает правильно выбранную тактику ведения заболевания. Правда, иногда благодаря проведению лабораторных методов диагностики (не инструментальных – это принципиально важно) можно провести дифференциальную диагностику и выявить какие-либо сопутствующие заболевания или же выявить сопутствующие заболевания, которые не менее воспаления легких неблагоприятны в прогностическом плане.
То, что надо сделать обязательно
Итак, каков перечень необходимых дополнительных лабораторных методов исследования при диагностике воспаления легких у взрослых? Чаще всего (как стандарт) назначаются следующие обследования:
- Анализ крови при пневмонии. Нужен общий анализ крови (развернутый, а не «троечка», с выведением лейкоцитарной формулы);
- Общий анализ мочи;
- Посев мокроты с определением чувствительности к антибиотикам;
- Мазок из зева и носа с определением присутствия дифтерийной палочки.
Это обязательные лабораторные исследования, которые взрослый человек сдает при попадании в терапевтическое (или же педиатрическое) отделение стационара. Уже в зависимости от того, какие результаты будут определяться в проведенных анализах, можно будет говорить (приблизительно) о природе возбудителя и необходимости проведения дополнительных методов исследования.
Желательные обследования
 Может быть назначен биохимический анализ крови с определением следующих показателей:
Может быть назначен биохимический анализ крови с определением следующих показателей:
- Почечно–печеночный комплекс.
- Определение тимоловой пробы (показатель может быть повышен).
- Определение уровня электролитов.
Эти обследования рекомендованы при тяжелом течении заболевания.
Показатели, изменение которых указывает на наличие воспаления легких
В первую очередь, про пневмонию бактериальной этиологии (коими они в большинстве случаев бывают) будут говорить следующие изменения:
- Наличие сегментно-ядерного лейкоцитоза со сдвигом формулы, с повышением количества незрелых (палочко-ядерных) форм больше пяти процентов от общего числа. Лейкоциты – клетки, которые отвечают за иммунитет. То есть существуют незрелые, промежуточные и зрелые формы лейкоцитов. Наличие большого количества юных форм будет указывать на то, что происходит усиление деления (стимуляция пролиферации) именно этого ростка кроветворения. Этот процесс вызывается наличием воспаления в организме. Опять же, очень важно заметить, что этот показатель не указывает на локализацию воспаления, а лишь только на факт его наличия. Лейкоциты не укажут на эффективность терапии (если анализы не проводятся в динамике). Кроме того, необходимо помнить о том, что при тяжелом общем состоянии человека отсутствие изменения показателей в лейкоцитарной формуле говорит о патологии иммунной системы и проблемах с кроветворением. Кроме того, чем выше показатель молодых форм лейкоцитов, тем дольше по времени протекает воспалительный процесс.
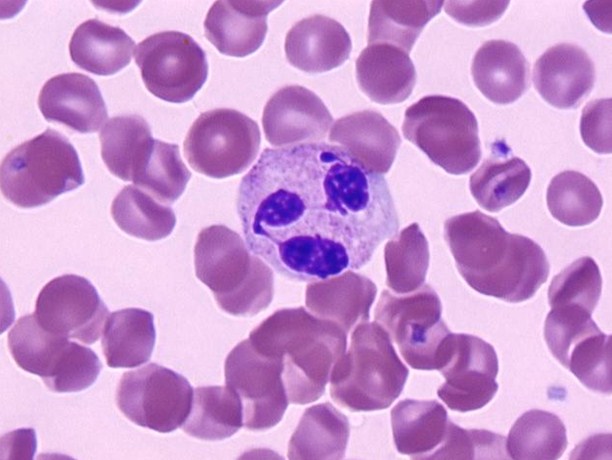
Лейкоцит под микроскопом.
- Повышение СОЭ. Как правило, при пневмониях показатель СОЭ достигает отметки в 20-25 мм/ч. СОЭ может повышаться до 40-50 мм/ч, но это при тяжело протекающем воспалении легких. Если же имеет место повышение СОЭ до 80 мм/ч и выше, то стоит задуматься о наличии заболевания онкологической или же аутоиммунной природы. Эти процессы (особенно онкология) может иметь схожую с воспалением легких симптоматику – показатель СОЭ поможет в какой-то мере определиться с диагностическими мероприятиями. Опять же, СОЭ не носит абсолютный характер и не является патогномоничным показателем. У лиц, находящихся на иммуносупрессивной терапии СОЭ может быть повышена и без заболевания.
- Повышение эозинофилов и базофилов. Этот показатель при пневмониях встречается крайне редко, как правило, он указывает на какое-либо сопутствующее заболевание (например, бронхиальную астму или же эозинофильный инфильтрат).
- Наличие лимфоцитоза. Повышение количества лимфоцитов в крови указывает на вирусный характер заболевания и отсутствие присоединения бактериальной инфекции. То есть, с большой долей вероятности в данном случае можно будет говорить о том, что данный случай воспаления легких вызван возбудителем вирусной природы (те же вирусы гриппа, цитомегаловирус, вирус Эпштейн-Барр в некоторых случаях способны вызывать пневмонию, лечить которую будет в разы сложнее, так как отсутствует этиологическая терапия против этих микроорганизмов).
- Воспалительные изменения в общем анализе мочи обнаруживаются крайне редко, и то совсем незначительные. Изменения патологического характера в этом анализе говорят в большей степени о наличии инфекции мочевыводящих путей на каком–либо уровне.
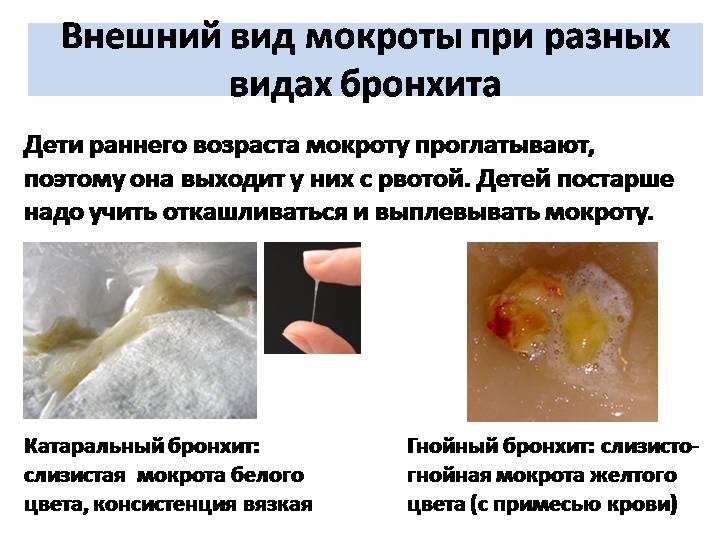
- Анализ мокроты – имеет чрезвычайно важное значение в плане того, что позволяет исключить или подтвердить наличие микобактерии туберкулеза (палочки Коха) в мокроте. Есть вероятность развития на фоне туберкулезного процесса пневмонии, прогноз для выздоровления в таком случае будет крайне неблагоприятный ввиду того, что оба эти заболевания потенцируют влияние друг друга на организм человека. Посев мокроты с определением чувствительности к антибактериальной терапии также необходим, несмотря на то, что он имеет, как правило, исключительно ретроспективное значение (то есть, посев мокроты только лишь подтверждает правильность выставленного ранее диагноза). Это обусловлено тем, что посевы мокроты «созреют» только лишь через несколько дней, а лечение антибиотиками необходимо начинать сразу же, по факту диагностирования воспалительного процесса. Однако бывают случаи, когда назначенная эмпирически антибактериальная терапия не приносит ожидаемого результата (то есть, микроорганизм оказывается к ней устойчив) – тогда требуется назначение того антибактериального препарата, к которому определена чувствительность высеянного патологического микроорганизма при анализе мокроты.
Вид мокроты под микроскопом.
- Касательно определения природы возбудителя для назначения оптимальной антибиотикотерапии есть анализ несколько другого характера: в течение нескольких часов определяется характер окраски по Грамму – определяется к какой группе принадлежит микроорганизм, вызвавший воспаление легких в данном случае (Грамм + или же Грамм -). Это в определенной мере поможет оптимизировать эмпирически проводимую антибактериальную терапию, так как есть антибиотики, в большей степени подходящие для грамположительных микроорганизмов (защищенные пенициллины, цефалоспорины первого-второго поколения), а есть те антибиотики, которые стоит использовать против грамотрицательных микроорганизмов (цефалоспорины третьего-четвертого поколения).