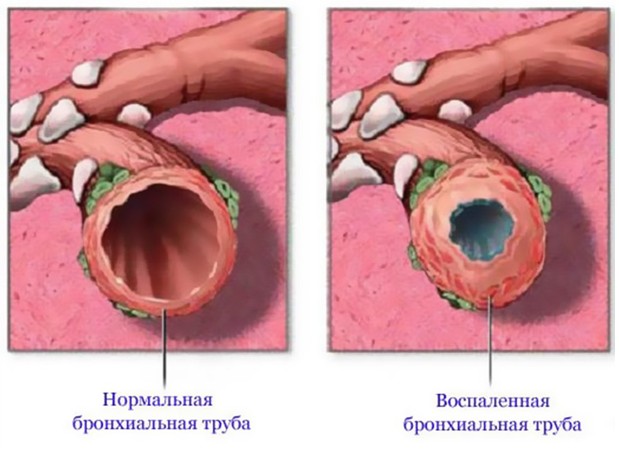
Под понятием диффузный бронхит подразумевают обычный (не обструктивный) бронхит. Такое заболевание выражается в воспалении слизистой оболочки стенки бронхиального дерева. Собственно это и обуславливает всю характерную для диффузного бронхита клинику.
Этиология
Как правило, обычный бронхит имеет вирусную этиологию. Он почти всегда двухсторонний. То есть, бронхит – это просто топический диагноз (подразумевается указание локализации воспалительного процесса). Диагноз этиологический (указывающий на природу инфекционного агента) – это острая респираторная вирусная инфекция.
Уже потом, после того, как вирусные частицы окажут угнетающее влияние на иммунную систему человека, происходит присоединение бактериальной инфекции со всеми вытекающими отсюда последствиями (выраженная манифестация катарального и гипертермического синдрома).
Таким образом, бронхит протекает в подавляющем большинстве случаев. Однако есть исключения, причем намного более прогностически неблагоприятные. Например, коклюш – опасное бактериальное заболевание, проявляющееся сильнейшим кашлем и дыхательной недостаточностью различной степени. Единственная патология, при которой нужно лечить именно кашель.
Аллергический и обструктивный бронхит, соответственно, характеризуется несколько другой этиологией.
Патогенез
Заболевание протекает как классический воспалительный процесс со всеми проявлениями:
- Tumor (по-русски – отек) – под действием обильного выброса гистамина и других медиаторов воспаления происходит отекание слизистой, гиперсекреция слизи, нарушение мукоцилиарного клиренса – клетки реснитчатого эпителия не могут выталкивать весь густой секрет.
- Dolor (по-русски – жар) – повышение температуры, как правило, до субфебрильных значений (подъем температуры до 37-37,5 градусов Цельсия).
В случае несвоевременного или некорректного лечения, при выраженной симптоматике за счет присоединения бактериальной инфекции, наблюдается фебрильная лихорадка – подъем температуры до 38-39 градусов Цельсия. - Color (по-русски — покраснение) – выраженная гиперемия слизистой бронхов за счет обильной вазодилятации (расширения сосудов) – но это можно увидеть только на эндоскопическом снимке, в данном случае этот этап патогенеза большого значения для клиники и диагностики не имеет.
- Functio laesae (по–русски – нарушение функции) – вследствие всех вышеперечисленных процессов происходит нарушение функции реснитчатых клеток, которые не могут избавить бронхи от густого секрета, который выделяется в больших количествах (намного больше, чем в норме) и происходит «синдром затопления бронхиального дерева».
До сих пор речь велась только о теоретических аспектах этого вопроса. В реальной жизни картина диффузного бронхита будет примерно такой, как описано ниже.
Проявления
Манифестация заболевания начинается с проявления катаральных явлений и сухого кашля (то есть без отхождения мокроты). Будет небольшая гиперемия ротоглотки, возможно увеличение заднешейных, околоушных, поднижнечелюстных лимфоузлов. Будет повышение температуры тела до субфебрильных значений (хотя возможно и его отсутствие). Через некоторое время кашель станет влажным, будет отходить мокрота. При наличии предрасположенности к аллергии возможно проявление обструктивного синдрома – его можно услышать по характерному свисту. Это уже считается как прогностически неблагоприятное осложнение заболевания. В большей степени возникает при некорректном лечении.
Признаки регрессии (выздоровления) будут проявляться отсутствием лихорадки, слабости, кашля и боли при глотании.
Диагностика
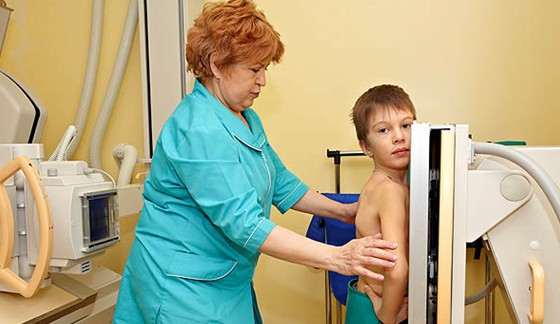 Если человек почувствовал у себя все вышеперечисленные симптомы, то все-таки лучше ему обратится за профессиональной помощью. Придя на прием к врачу нужно рассказать все свои жалобы (максимально правдоподобно, без преуменьшения и преувеличения – это поможет определиться с тактикой ведения), анамнез заболевания – как давно заболел, с чем связывает возникновение заболевания, был ли контакт с инфекционным больным. Далее уточнение диагноза будет проводиться на основании объективных данных: аускультации, перкуссии. Как правило, будет жесткое дыхание и единичные сухие хрипы (но их может и не быть, если нет обструктивного синдрома). Перкуторно – возможен тимпанит. Из лабораторных и инструментальных методов исследования назначается общий анализ крови (скорее всего, в нем будут видны воспалительные изменения, характерные для вирусного процесса – лифоцитоз и нейтропения), общий анализ мочи (как правило, без изменений), обзорная рентгенограмма легких (на ней будет отмечаться повышенная воздушность и усиление легочного рисунка, тяжистость корней легких).
Если человек почувствовал у себя все вышеперечисленные симптомы, то все-таки лучше ему обратится за профессиональной помощью. Придя на прием к врачу нужно рассказать все свои жалобы (максимально правдоподобно, без преуменьшения и преувеличения – это поможет определиться с тактикой ведения), анамнез заболевания – как давно заболел, с чем связывает возникновение заболевания, был ли контакт с инфекционным больным. Далее уточнение диагноза будет проводиться на основании объективных данных: аускультации, перкуссии. Как правило, будет жесткое дыхание и единичные сухие хрипы (но их может и не быть, если нет обструктивного синдрома). Перкуторно – возможен тимпанит. Из лабораторных и инструментальных методов исследования назначается общий анализ крови (скорее всего, в нем будут видны воспалительные изменения, характерные для вирусного процесса – лифоцитоз и нейтропения), общий анализ мочи (как правило, без изменений), обзорная рентгенограмма легких (на ней будет отмечаться повышенная воздушность и усиление легочного рисунка, тяжистость корней легких).
Рентгенограмма при диффузном бронхите.
Всех этих данных вполне достаточно, чтобы установить и подтвердить диагноз: ОРВИ, острый бронхит.
Дифференциальная диагностика
Нельзя быть всегда на сто процентов быть уверенным в том, что диагноз поставлен правильно. В некоторых случаях ошибка в диагностике может привести к неправильной тактике ведения больного и неблагоприятного в плане жизни и здоровья исхода заболевания. Поэтому обязательно надо будет дифференцировать бронхит с наиболее опасными заболеваниями, имеющими схожую с ним клинику:
- Коклюш. Для того, чтобы исключить этот диагноз, в первую очередь, необходимо уточнить анамнез жизни и заболевания. Главный вопрос – была ли сделана вакцинация (это надо проверить по амбулаторной карте, а не полагаться на слова пациента), был ли контакт с инфекционным больным. Если пациент привит и ни с кем не контактировал, его кашель не приступообразный, то коклюш можно исключить.
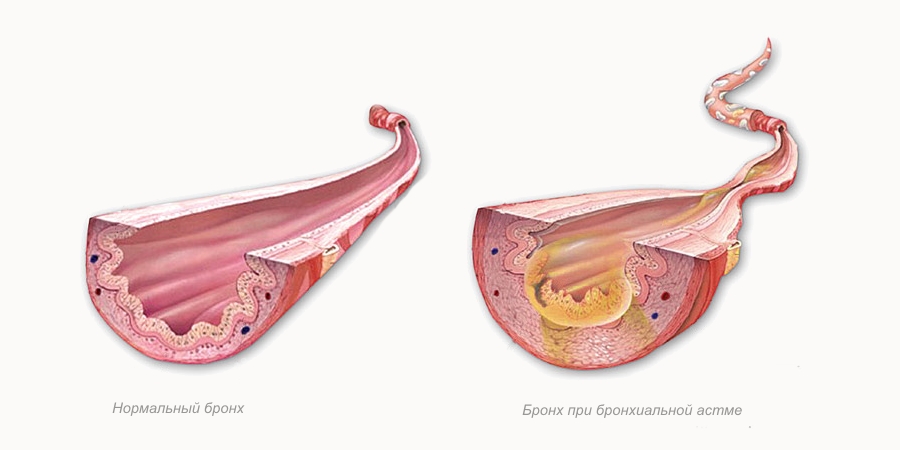
- Бронхиальная астма и обструктивный бронхит – при БА не будет повышаться температура, при обструктивном бронхите и БА будет характерный свист.
- Ларингит – отличительной особенностью этого опасного заболевания является осиплый голос и дыхательная недостаточность 1-2 степени.
Тактика ведения
Лечение диффузного бронхита можно и в амбулаторных условиях, госпитализация не показана.
Учитывая частые бактериальные осложнения этого процесса, уместной будет антибактериальная терапия. Применяются антибиотики пенициллинового ряда (но только защищенные, оспамокс уже не актуален) – аугментин по 1 грамму, 1 таблетка 3 раза в сутки на протяжении недели или амоксиклав – аналогичная схема (это препараты–аналоги), можно применять макролиды – азитромицин 500 мг по 1 таблетке 1 раз в сутки на протяжении 3 дней. Лечение у детей – аналогичные препараты в сиропе. В том случае, если антибактериальная терапия не будет эффективной (основной критерий – нормализация температуры тела за 72 часа – трое суток), необходимо будет менять лечение. Наиболее рациональное решение вопроса по лечению в данном случае – это использование инъекционной формы. Цефтриаксон по 1 грамму (взрослым) и по 0,5 грамма детям младшего возраста по 2 раза в день внутримышечно (если дома) или внутривенно болюсно (если лечитесь в стационаре). Несмотря на широкую применяемость, к этому препарату устойчивость еще не выработана у большинства микроорганизмов. Если уже и антибиотик в инъекционной форме не помог (а эта форма в разы эффективней, чем пероральная, в связи с более высокой биодоступностью), то показана госпитализация в стационар соматического либо инфекционного отделения в ургентном порядке и дальнейшее лечение. Очень важно понимать больному то, что даже если у него температура снизилась (а это, как правило, наступает на 2-3 сутки), то антибактериальную терапию все равно необходимо продолжать. Иначе в следующий раз этот же антибиотик ему не поможет, надо будет назначать для лечения более сильный (микроорганизмы выработают резистентность).

Результат некорректной терапии у ребенка.
Кроме антибактериальной терапии, необходимо симптоматическое и патогенетическое лечение. Только воздействия на все звенья патологического процесса можно достичь результата в самые короткие сроки.
Из отхаркивающих средств для лечения бронхита лучше всего применять амброксол (флавамед, амбробене) или эреспал (аскорил экспекторант) в дозе по 1 таблетке 3 раза в день. У детей можно применять те же самые препараты, только лучше в виде сиропа. Важное замечание – амброксол можно использовать с 1 года, эреспал – с 2 лет.
Карбоцистеин или ацетилцистеин также себя неплохо зарекомендовали, но они намного дороже стоят.
При повышении температуры тела до 38 градусов Цельсия ее необходимо сбивать. У детей – рекомендован сироп Нурофен, свечи Анальдим, сироп Парацетамол, свечи Эффералган. Взрослым можно дать порошок Нимесил – очень эффективное средство. Однако если не получается устранить гипертермический синдром подобным образом, тогда необходимо введение (внутримышечно) литической смеси – это анальгин, димедрол, папаверин в соотношении 1:1:1. Самое эффективное средство для лечения гипертермии.
Обязательно параллельно с антибиотиками нужно употреблять пробиотики – йогурт, линекс, лактовит (что-то из этого) по 1 таблетке 3 раза в день на весь курс лечения антибиотиками.
Из народных средств – допустимо использование (однако только как вспомогательных средств) грудного сбора №1 и №2, чабреца, полыни, тысячелистника. Однако это все надо делать исключительно после того, как будет известно, что у больного нет на эти средства аллергии.
Единственное по-настоящему эффективное средство – это молоко (горячее) с добавлением соды (в соотношении чайная ложка соды на стакан молока). Очень эффективно позволяет бороться с кашлевым синдромом.
Однако в любом случае, даже если вы твердо уверены в том, что будете лечиться только дома (то есть в амбулаторных условиях), в обязательном порядке необходимо проконсультироваться с вашим лечащим врачом касательно рекомендуемой терапии. В противном случае, вы рискуете получить осложнение. В большинстве случаев – это приступы бронхообстукции, спровоцированные всевозможными растительными и гомеопатическими препаратами, кроме того, нередко возникновение сопутствующей ЛОР патологии – отитов, гайморитов, синуситов, сфеноидитов (последнее самое грозное осложнение, что может быть). При поступлении больного в стационар ему необходимо сделать обзорный рентгеновский снимок грудной клетки – чтобы исключить вероятность пневмонии, которая очень часто возникает при бронхите (как следствие этого воспалительного процесса).
Очень было бы неплохо (если есть дома небулайзер) поделать ингаляции с минеральной водой «Боржоми» или физиологическим раствором – проходит кашель намного быстрее.
Если уж так получилось, что больной попал в стационар, то здесь необходима терапия исключительно инъекционными формами антибиотиков (цефалоспориновый ряд 2-4 поколение, аминогликозиды, карбопенемы или даже гликопептиды — ванкомицин), обязательно нужна инфузионная терапия – капельницы с использованием физиологического раствора натрия хлорида, глюкозы 5% и реосорбилакта – это поможет снизить гипертермию и провести общую детоксикацию организма. Нередко бывает что и противокашлевые препараты вводят парэнтерально (тот же лазолван есть и в инъекционной форме – его вводят только внутривенно).
Сроки нетрудоспособности
Как правило, сроки нетрудоспособности не превышают пяти дней (при неосложненном течении). Допускается выдача листа нетрудоспособности на срок до 10 дней.
Рекомендована максимальная изоляция больного, хотя бы на первые несколько дней болезни.
Профилактика
Избегать контактов с больными людьми, при работе с населением надевать маску (особенно в период эпидемии), правильно питаться, вести здоровый образ жизни.
После перенесенного заболевания хорошо было бы попринимать поливитаминный препарат (по типу Аскоцина).
Болезнь проще предотвращать, чем лечить.